¿Qué es?
La dislipidemia (o dislipemia) es una concentración elevada de lípidos (colesterol, triglicéridos o ambos) o una concentración baja de colesterol rico en lipoproteínas (HDL) en la sangre.
Clasificación.
La clásica clasificación de Fredrickson divide a las hiperlipidemias en seis grupos según los patrones de aumento de lípidos y de lipoproteínas: I, IIa, IIb, III, IV y V.
Una clasificación más práctica distribuye las dislipidemias en dos grupos, primarias o secundarias. Las dislipidemias primarias responden a mutaciones genéticas (cambios en la secuencia de bases nitrogenadas del ADN) y se sospechan cuando se producen signos de dislipidemia en niños, en enfermedades ateroscleróticas prematuras (en menores de 60 años) y con niveles de colesterol en sangre por encima de 6,2 mmol/L.
Las dislipidemias secundarias constituyen la mayoría de los casos de dislipidemia en adultos. La causa más frecuente es el estilo de vida sedentario con ingesta elevada de grasas saturadas y colesterol; otras causas son la DM-2, el consumo excesivo de alcohol, la insuficiencia renal crónica, el hipotiroidismo, la cirrosis hepática primaria y algunos fármacos como las tiacidas, los â bloqueantes, retinoides, antirretrovirales, estrógenos, progestágenos y glucocorticoides.
Lípidos en la sangre.
COLESTEROL…
El colesterol es un lípido que se encuentra en la membrana
plasmática eucariota, los tejidos corporales de todos los animales y en el
plasma sanguíneo de los vertebrados. Pese a que las cifras elevadas de
colesterol en la sangre tienen consecuencias perjudiciales para la salud, es
una sustancia estructural esencial para la membrana plasmática, ya que regula
la entrada y salida de sustancias en la célula. El valor normal de colesterol
es= -200mg/dL
HDL…
es el colesterol bueno ya que toma el colesterol que se
encuentra en el torrente sanguíneo y lo lleva al hígado donde es eliminado a
través de la bilis. El valor optimo es de +60mg/dL
LDL…
es el colesterol malo, transporta el colesterol del
hígado a los tejidos, el exceso se acumula en la sangre. El valor normal=-100mg/dL.
VLDL…
transporta los triglicéridos del hígado a los tejidos.
TRIGLICERIDOS…
Son compuestos lipídicos que en exceso pueden
encontrarse libres por el torrente sanguíneo. Un consumo excesivo de hidratos
de carbono simple puede desencadenar un elevación en los niveles de triglicéridos.
El nivel normal=150mg/dL
Diagnostico.
Para diagnosticar debe hacer presencia el perfil lipídico en el suero (concentración medida de colesterol total, TG, colesterol HDL y concentraciones calculadas de colesterol LDL y VLDL)
La dislipidemia debe sospecharse en pacientes con hallazgos
característicos en el examen físico o con complicaciones de la dislipidemia (p.
ej., enfermedad aterosclerótica).
Se sospechan trastornos lipídicos primarios cuando los
pacientes tienen:
- · Signos físicos de dislipidemia.
- · Inicio de enfermedad aterosclerótica prematura (< 60 años).
- · Antecedentes familiares de enfermedad aterosclerótica.
- · Colesterol sérico > 240 mg/dL (> 6,2 mmol/L).
La dislipidemia se diagnostica midiendo la lipidemia. Las
concentraciones evaluadas en forma sistemática (perfil lipídico) incluyen
colesterol total (CT), TG, colesterol HDL y LDL.
Causas
Causas primarias
Las causas primarias son mutaciones de genes únicos o múltiples que conducen a la hiperproducción o la eliminación defectuosa de triglicéridos y colesterol LDL o a la producción deficiente o a la producción insuficiente o a la eliminación excesiva de colesterol HDL (véase tabla Dislipidemias genéticas [primarias]). Los nombres de muchos de estos trastornos primarios reflejan una nomenclatura antigua, en la cual las lipoproteínas se detectaban y se identificaban en función de su separación en bandas alfa (HDL) y beta (LDL) en los geles de electroforesis.
Causas secundarias
Las causas secundarias contribuyen al desarrollo de muchos
casos de dislipidemia en adultos.
La causa secundaria más importante de dislipidemia en los países desarrollados es
Estilo de vida sedentario con ingesta excesiva de calorías
totales, grasas saturadas, colesterol y grasas trans
Estas últimas son ácidos grasos poliinsaturados o
monoinsaturados con átomos de hidrógeno agregados que se usan en algunos
alimentos procesados y son tan aterogénicos como las grasas saturadas.
Otras causas secundarias frecuentes de dislipidemia incluyen
- · Diabetes mellitus
- · Consumo excesivo de alcohol
- · Enfermedad renal crónica
- · Hipotiroidismo
- · La cirrosis biliar primaria y otras enfermedades colestásicas del hígado
- · Ciertos fármacos, como tiazidas, beta-bloqueantes, retinoides, antirretrovirales de gran actividad, ciclosporina, tacrolimús, estrógenos, progestágenos y glucocorticoides
Las causas secundarias de bajos niveles de colesterol HDL
incluyen el tabaquismo, los esteroides anabólicos, la infección por HIV y el
síndrome nefrótico.
Diabetes como factor.
La diabetes es una causa secundaria importante porque los
pacientes tienden a presentar una combinación aterogénica de concentraciones
elevadas de TG y LDL pequeñas densas y concentraciones bajas de HDL
(dislipidemia diabética, hipertrigliceridemia con hiperapo-B). Los pacientes
con diabetes tipo 2 presentan un riesgo más elevado. La combinación puede
deberse a la obesidad o a una diabetes poco controlada, que pueden aumentar las
concentraciones de ácidos grasos libres (AGL) circulantes, lo que a su vez
promueve la síntesis hepática de lipoproteína de muy baja densidad (VLDL).
Luego, las VLDL ricas en TG transfieren los TG y el colesterol a las LDL y las
HDL, lo que promueve la formación de LDL pequeñas densas ricas en TG y la
eliminación de HDL ricas en TG. La dislipidemia diabética suele exacerbarse
cuando se ingiere gran cantidad de calorías y ante la inactividad física que
caracteriza el estilo de vida de algunos pacientes con diabetes tipo 2. Las
mujeres con diabetes pueden presentar un riesgo más alto de cardiopatía como
resultado de esta forma de dislipidemia.
En pacientes con dislipidemia, las modificaciones del estilo
de vida son indispensables; sin embargo, pueden resultar insuficientes para
alcanzar las concentraciones deseados de lípidos de acuerdo al nivel de riesgo
cardiovascular y por lo tanto, el tratamiento farmacológico es necesario.
El tratamiento farmacológico de la dislipidemia desempeña un
papel decisivo en el tratamiento del riesgo cardiovascular, mejorando el perfil
de lípidos, retardando la progresión de la aterosclerosis, estabilizando placas
propensas a la ruptura, disminuyendo el riesgo de trombosis arterial y
mejorando el pronóstico cardiovascular.
- · Estatinas (inhibidores de la HMG CoA reductasa).
- · Secuestrantes de ácidos biliares.
- · ácido grasos omega-3.
Estatinas: su mecanismo de acción es inhibir de manera
competitiva la HMG-CoA reductasa, bloqueando la conversión de ésta en
mevalonato, un paso decisivo temprano en la biosíntesis del colesterol hepático.
Al reducir la producción de colesterol intracelular en el hígado, las estatinas
aumentan la actividad del receptor LDL hepático y facilitan la depuración de
LDL de la circulación.
Ácidos grasos omega 3: dosis altas de ácidos grasos omega 3 disminuyen la producción de VLDL, posiblemente porque DHA y EPA no son metabolizados eficazmente por las enzimas implicadas en la síntesis de triglicéridos.
Tratamiento nutricional.
Se debe consumir menos de 7% a 8% de las calorías en forma
de grasas saturadas, aumentar el consumo de grasas monoinsaturadas y bajar el
consumo de colesterol a menos de 200 mg al día. Antes, en la fase 1 se hablaba
de menos de 300 mg, pero hoy, en forma definitiva, se habla de menos de 200.
También es necesario incrementar el consumo de fibra de 10
gr a 25 gr al día, ya que la fibra reduce el índice glicémico de la dieta, lo
que mejoraría también el síndrome de resistencia insulínica. La fibra soluble
es la que tiene el mayor efecto metabólico; por una parte obstaculiza la
circulación enterohepática de las sales biliares, con lo que el organismo debe
utilizar colesterol para formar más de dichas sales, y, por otra parte, por su
consistencia de tipo gel, aumenta el espesor de la capa de agua que no se agita
en el intestino y obstaculiza la absorción de la glucosa en el síndrome
metabólico.
Se debe reducir o evitar el consumo de alcohol, ya que
participa en la producción de triglicéridos. Se pueden observar reducciones muy
importantes de triglicéridos, en 30 días, en consumidores de alcohol que
reducen el consumo a cero.
Se recomienda también controlar la ingesta de ácidos grasos
trans y aumentar el consumo de ácidos grasos omega 3.
Frente a un síndrome metabólico, se debe evaluar la
resistencia a la insulina y estimular la actividad física regular y programada.
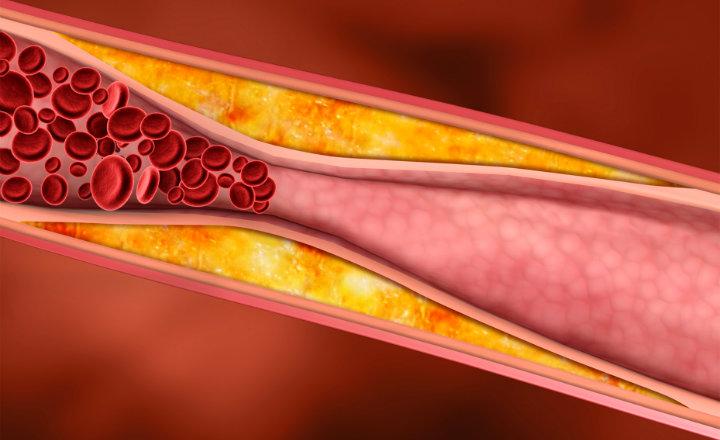
Ateroesclerosis.
Acumulación de grasas, colesterol y otras sustancias en las
paredes de las arterias.
Acumulación de la placa de ateroma en las paredes de las
arterias que ocasiona la obstrucción de la irrigación sanguínea. Las placas
pueden desprenderse y provocar la oclusión aguda de la arteria mediante un
coágulo.
A menudo, la aterosclerosis no presenta síntomas, hasta que
la placa se desprende o la acumulación es lo suficientemente grave como para
obstruir la irrigación sanguínea.
Una dieta saludable y el ejercicio pueden ser de ayuda. Los
tratamientos incluyen medicamentos, procedimientos para abrir las arterias
obstruidas y cirugía.









No hay comentarios:
Publicar un comentario